ホルモンという言葉を耳にする機会が増えた一方、詳しい話は分からないという方も多いのではないでしょうか。
身体の中にあるいろいろな細胞に命令を伝える伝令役のことをホルモンと言います。
例えば血糖値を下げるよう命令するホルモンが有名な「インスリン」。そしてその反対に血糖値を上げるホルモンのひとつが「グルカゴン」、どちらも膵臓にある細胞から出るホルモン。
これを出す細胞が異常に増えてしまうと「グルカゴノーマ」というできもの(腫瘍)となってしまいます。
聞いたことのない人が多い珍しい病気ながらもできたら大変、グルカゴノーマの特徴を確認しましょう。
この記事を書いた医師

名前:大木 沙織
大木皮ふ科クリニック 副院長
皮膚科医/内科専門医/公認心理師
略歴:順天堂大学医学部を卒業後に済生会川口総合病院、三井記念病院で研修。国際医療福祉大学病院を経て当院副院長へ就任。
本文中の上付き数字1)2)3)は論文引用箇所で文末に論文名を記載しています
グルカゴノーマの病型
グルカゴンというホルモンを出す細胞、膵臓のα細胞。この細胞が以上に増えてしまうことでできてしまう腫瘍(できもの)がグルカゴノーマと言います。大きく分けると以下のとおりです。
・良性(ただ大きくなるだけ)
・悪性(周りの臓器を巻き込んだり、身体中に転移する)
このうち8割は悪性(がん)と言われています。
グルカゴノーマの症状
グルカゴノーマの症状は、腫瘍から大量に出るホルモン「グルカゴン」が体中に溢れることで起こります。
グルカゴンはもともと低血糖状態のときに血糖値を上げる作用があるホルモンで、これが大量に出ることが問題なのです。
すごく特徴的というものもあれば、ほかの人にもある症状ながらも複合的に考えるとグルカゴノーマが疑わしいというものも。
| 多尿・多飲・多食 | 糖尿病による高血糖症状と同じ |
| 腹痛 | お腹の炎症によくある症状 |
| 体重減少 | お腹の病気によくある症状 |
| 皮膚の発疹 | グルカゴノーマに特徴的 |
高血糖症状
グルカゴンは血糖値を上昇させるホルモンです。グルカゴノーマからたくさんグルカゴンが出ることで血糖値が上がり高血糖症状が出ます。
これは未治療・急激な発症だったり放置した糖尿病により高血糖を起こしても同じ症状が。
- 多尿: 血中のブドウ糖がとても多いと尿の中にもブドウ糖が出てしまいます。ブドウ糖によって濃くなった尿に身体の水分が持っていかれる(浸透圧の影響)ことで尿が多く。
- 多飲: 多尿により身体の水分が減り脱水となった結果、強い喉の渇きが出てたくさん水分を飲みたくなります。
- 多食: 身体の中のエネルギーがグルカゴンによって強制的に血の中にブドウ糖として出された結果身体が栄養不足になり、栄養をとりたくなります。
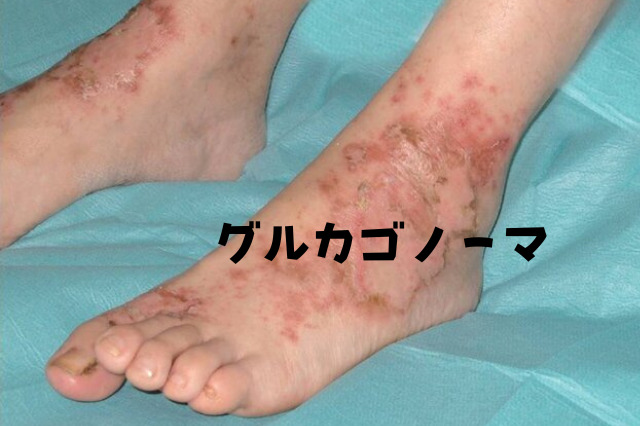
皮膚症状
腕や脚に発疹が出ることがあります。特にグルカゴノーマでは皮膚の表面が死んでしまい、ボロボロと剥がれ落ちる「壊死性遊走性紅斑(えしせいゆうそうせいこうはん)」という発疹が有名です。
グルカゴノーマの原因
とても稀な病気であるグルカゴノーマ。しかし、ある条件を満たした人にできやすいという特徴があり、以下のほかにもさまざまな原因が研究されています。
- 年齢と性別:患者さんの平均年齢は50歳前後。うち8割は女性です。
- 遺伝:グルカゴノーマにかかわらず、多くの病気はその病気になりやすい家系、つまり遺伝子があることで有名。
といっても家系すべての人が同じ病気になるというわけではなく、ほかの要因が加わって起こりやすさが増すことが多いです。
しかしグルカゴノーマのようなホルモンを出す細胞の腫瘍の場合、特徴的な遺伝子疾患が。それは「多発性内分泌腫瘍症」(MEN)。その1型(MEN1)があると、グルカゴノーマができやすいとされます。 - 膵臓の病気:膵臓に関わらず、炎症が長く続くと(慢性疾患)そこに腫瘍ができやすいもの。
膵臓の炎症(膵炎)のほか、ほかの腫瘍があったり膵臓に怪我などで物理的にダメージが及んでもグルカゴノーマを含めた腫瘍ができやすくなります。 - 日々の生活や環境:たばこやアルコールを含めた化学物質に長いこと晒されているとさまざまな腫瘍ができやすいとされています。
グルカゴノーマの検査・チェック方法
グルカゴノーマはまれな病気で、体調不良があってもいきなり疑うものではありません。
先ほどのグルカゴノーマで起こり得る症状があったうえで、普通に治療してもなかなか治らないときにこの病気を考えることになります。
特にグルコガノーマで起こり得る症状がいくつか重なったときは、グルコガノーマらしさが高まりさらなる検査をすることに。
まずは血液検査で血中のグルカゴン量を調べます。それとともに、
- アミノ酸など栄養の検査
- ヘモグロビンなど貧血の検査
- 血糖値など糖尿病の検査
も行うことで、それらしさを高めます。
さらに画像で腫瘍を直接確認することも大切。膵臓を検査する方法は、
- 超音波検査
- CT
- MRI
- 超音波内視鏡(EUS)
があります。
これらの検査をもとにグルカゴノーマらしさが高まったら、腫瘍の一部を切り取って顕微鏡で見る「病理検査」で腫瘍がグルカゴンを出しているかを確認し、グルカゴノーマの確定診断に。
グルカゴノーマの治療法
グルカゴノーマをはじめとした腫瘍は根本的に治す治療(根治的治療)と症状をやわらげる治療(対処療法)があり、腫瘍や患者さんの状態それぞれでどれがいいかを総合的に判断します。
手術
グルカゴノーマを根本的に治す唯一の方法は、グルカゴノーマを物理的に取り出す手術。腫瘍を完全に取れそう(遠くに転移していないなど)な時にまず考える治療法です。
手術の方法や規模はグルカゴノーマの場所や大きさによって異なります。
化学療法(抗がん剤)
手術してもグルカゴノーマが取り除けなかったり、転移があって手術ができないときに考える選択肢。
従来行われている「強力ながらも正常な細胞も巻き添えにしてしまう薬」のほかに近年はがん細胞が成長するための物流のみを狙った薬「分子標的薬」の研究も盛んです。
放射線療法
放射線を照射してがん細胞を破壊する治療法です。こちらも手術ができなかったり、完全に取り除けなかった可能性があるときに行われます。
グルカゴノーマの治療期間
人により治療内容や治療期間は異なります。その内容を決める要因は以下のとおりです。
| 腫瘍の位置 | ほかの血管や臓器との距離 |
| 腫瘍の進行度 | 大きさや転移・周りへの浸潤 |
| 元々の健康状態 | 持病や年齢、生活水準など |
これらが治療に難があるほど、治療期間も長引きます。
また治療期間は根治的治療なら有限ですが、対処療法の場合はあくまでその場しのぎの治療です。理論上はグルカゴノーマがある限り治療が続きます。
- 手術:大きな合併症の問題が起こらない限り数週間で退院となっても、退院後に元の身体に回復するまでは数か月かかります。
- 化学療法:薬や治療法によって異なりますが、数週間治療した後に薬の効果があったかどうかを確認して次の化学療法を行うか検討します。
- 放射線治療:一回のみ行うこともあれば数回に分けて行うこともあり、後者の場合は数週間かかります。
薬の副作用や治療のデメリットについて
グルカゴノーマの治療は症状の改善や生存期間の延長が目的です。しかしどんな治療法や薬にもそれぞれデメリットや副作用が。
メリットがデメリットを上回るかどうか慎重に検討して治療を行います。
手術のデメリット
一般的な手術のデメリットとしては、
- 手術後の痛み
- 手術の合併症
- 長期間の入院によるストレスや体力低下
- 手術部位の傷跡
が挙げられます。
特に手術の合併症としては一般的な出血や感染、臓器の損傷のほかに「膵臓を切り取ること」による問題も。
膵臓の消化液が漏れ出す「膵液漏」や消化不良、お腹の臓器が癒着して消化管の中のものが動かなくなる(腸閉塞やイレウス)が挙げられます。
抗がん剤の副作用
抗がん剤の副作用がきついことは有名な話ですが、今は昔よりも副作用対策がしっかりしているので昔ほど副作用もきつくありません。
そうは言っても正常な細胞を巻き込んでがん細胞を殺すという治療の性質上、やはりほかの疾患に対する治療よりは副作用が問題となります。
抗がん剤の副作用
| 症状 | 減った細胞 |
|---|---|
| 悪心・嘔吐 | 消化管の細胞 |
| 脱毛 | 毛を作る細胞 |
| 手足のしびれ | 神経に関わる細胞 |
| 貧血 | 赤血球 |
| 感染症(免疫の低下) | 白血球 |
分子標的薬の副作用
分子標的薬は無差別に細胞を殺していた今までの抗がん剤と違い、がん細胞に関わる特定の分子のみを標的にする薬です。
今までの薬のような身体中の細胞が減ることによる副作用が少ない代わりに、分子標的薬特有の副作用が起こることも。
まだ研究中ですが、自己免疫疾患(自分の免疫が自分の細胞を攻撃してしまう)も報告されています。
治療費の保険適用について
日本の皆保険制度上、グルカゴノーマの標準治療(一般的に一番良いとされる治療)は全て保険適応で、高額療養費制度も適応されます。
制度については自治体や家庭状況などで変動するので、病院の相談員(ソーシャルワーカーなど)に相談してください。
現在のところ、グルカゴノーマに特有とされる保険適応外の検査や治療はありません。
参考文献
1) Stacpoole, P. W. (1981). The glucagonoma syndrome: clinical features, diagnosis, and treatment. Endocrine Reviews, 2(3), 347-361.
2) Chastain, M. A. (2001). The glucagonoma syndrome: a review of its features and discussion of new perspectives. The American journal of the medical sciences, 321(5), 306-320.
3) Mallinson, C. N., Bloom, S. R., Warin, A. P., Salmon, P. R., & Cox, B. (1974). A glucagonoma syndrome. The Lancet, 304(7871), 1-5.
4) John, A. M., & Schwartz, R. A. (2016). Glucagonoma syndrome: a review and update on treatment. Journal of the European Academy of Dermatology and Venereology, 30(12), 2016-2022.