コロナウイルスの懸念がまだ過ぎ去らない中、もう1つ、別の感染症もまた広まっています。それは梅毒。
昔の病気じゃないの?と思う方も多いかもしれませんが、最近とてつもない流行が起こっています。
理由はマッチングアプリでいろいろな出会いが生まれること。
そんな梅毒、最初は皮膚に症状がでるので皮膚科で診断を受けることが多いです。
梅毒の症状や恐ろしさを知って、そうならないための検査や治療を受けましょう。

この記事のポイント
- 梅毒は梅毒トレポネーマという菌が性行為によって感染する病気。口からも感染。
- 初期の症状は皮膚に。この間に治療しましょう。
- 放置しても症状は消えるけれど、その間も病気は進行。果てには死に至る。
- お母さんからお腹の赤ちゃんに感染することも。
- 診断は血液検査。匿名で保健所でも無料で検査が可能。
- 治療はペニシリンなど抗菌薬。注射1回で治せる薬も。
- 梅毒に気が付いたら一緒にHIVの検査も受けましょう。
この記事を書いた医師

名前:大木 沙織
大木皮ふ科クリニック 副院長
皮膚科医/内科専門医/公認心理師
略歴:順天堂大学医学部を卒業後に済生会川口総合病院、三井記念病院で研修。国際医療福祉大学病院を経て当院副院長へ就任。
本文中の上付き数字1)2)3)は論文引用箇所で文末に論文名を記載しています
梅毒とは
梅の毒。発症したとき、体中にヤマモモ(楊梅)が散らばるような皮疹がでることからそう呼ばれるようになった病気です。

仁-JIN-や鬼滅の刃など、歴史ものの多くに登場する梅毒。
作曲家のシューベルトや画家のマネ、マフィアのアル・カポネ、日本では徳川家康の息子や前田利家の息子、加藤清正といった歴史上の人物も感染してきた、歴史的な病気。
性感染症として有名で、最近日本で急増しています。感染した場所から全身へ、やがて心臓や血管、神経へと侵食して死をもたらす恐ろしい梅毒。
仮に治ったとしても、「梅毒に罹ったことのある印」がタトゥーのように血液に残ってしまいます。
梅毒を知って、万が一の事態に備えましょう。
梅毒の原因はどこにある?原因菌・感染方法・感染リスクを知っておこう
らせん状の細菌、梅毒トレポネーマ 性感染症である理由はその性質
「スピロヘータ」という、らせん状(スパイラル)の細菌一族がいます。その中の一員「トレポネーマ属」の梅毒トレポネーマ(Treponema pallidum)が梅毒の原因菌です。

梅毒トレポネーマはヒトにしか住み着くことが出来ず、酸素が苦手。低酸素の環境でないとすぐ死んでしまいます。よって、ほかの菌のように簡単にどこかから移ってくるということはできません。
梅毒トレポネーマが好む環境から環境へ、直接移動しなければならないのです。ヒトの中でも梅毒が生きることができる、他人とくっつくことができる場所はどこでしょうか。
粘膜です。梅毒トレポネーマのいる粘膜に別のヒトの粘膜がくっつくことで、梅毒トレポネーマの感染が成立します。
他人同士粘膜と粘膜がくっつく、つまり性行為によって感染。これが性病である理由。
粘膜同士なので、キスやオーラルセックスなど普通の性行為以外の行為でも感染してしまいます。コンドームである程度防ぐことはできますが、完全にというのは難しいですね。
かつては輸血で感染したこともありましたが、しっかり対策をすることで解決しました。
また、お母さんから生まれる前の赤ちゃんに感染する(母子感染)もあり、赤ちゃんが生まれつき梅毒になる(先天梅毒)原因に。
ごく稀ですが、けがをしたときの傷口が梅毒のいる場所に触れると感染することもあります。
梅毒はいつ、どこからやってきた? 大航海時代のコロンブスとアメリカ大陸
そんな梅毒ですが、昔の日本にはありませんでした。最古の記録は1512年、京都の医者が「京都に特有の病気が流行した」と書いたものです。
世界で初めて流行したのはヨーロッパ。最初の流行は1495年、イタリアに侵攻するフランス軍でのこと。それ以降ルネサンス期の多くの人を死に至らしめました。
それまで梅毒は何をしていたのでしょう。一番有力な説は、大航海時代のコロンブスがアメリカ大陸を発見したことに関係が。

もともとはアメリカ原住民の風土病だったとされる梅毒。そのアメリカ大陸にコロンブスが足を踏み入れたのが1942年、梅毒がヨーロッパで流行する3年前の出来事です。
アメリカ大陸からコロンブス達がヨーロッパに梅毒を持ち込んで、大航海時代とともに世界に広まったと考えられています。
事実、コロンブスの船の乗組員は、その後傭兵としてイタリア侵攻中のフランス軍に参加していました。
もともとヨーロッパにいたのだという説もありますが、コロンブスの方が説得力がありますね。
梅毒の症状とは?見逃さずに治療を開始するために知っておきたいこと
放置すればするだけどんどん身体を蝕む梅毒
症状は梅毒がどんどん体中に回るほど変化していくことが特徴。4段階に分類されます。
その症状はとても多彩です。近代医学の父とも言われる医者、ウイリアム・オスラーは「偽装の達人」と呼びました。つまり、「必ずこんな症状が出る」というものはありません。
あくまでこれからお話しするのは、一般的な例です。

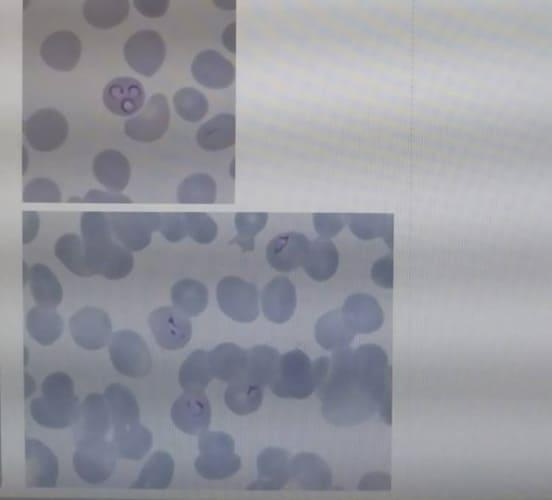
特徴的なのは皮膚の症状です。「梅毒」の名前の通り、皮膚にヤマモモ(楊梅)が広がること。粘膜から侵入するので、初期の症状もやはり粘膜に。
この段階で皮膚科医が梅毒と診断し、治療を行うことでその後の恐ろしい症状を防ぐことができるのです。
<感染直後>
感染してから数週間は症状が出ません。(潜伏期間)
また、免疫も準備中なので血液検査でも陰性となります。(ウインドウ期)
<第1期>
感染後数週間で症状が。梅毒トレポネーマが侵入した場所(陰部や口)に小さなしこり(初期硬結)が出来ます。次第に汁がでたり、潰瘍になったり(硬性下疳)するものの、痛みはありません。
その後股(鼠径部)のリンパ節が腫れますが、これも痛みは出ず。第1期の症状は2~3週間で消えてしまい、また症状がなくなります。
尚、5~6週間過ぎると梅毒の検査が陽性になります。
<第2期>
感染後3か月頃に再び症状が出ます。全身のリンパ節が腫れるほか、特徴的なのが皮膚や粘膜の症状。有名なのが「バラ疹」と言う全身の発疹です。
お腹や背中を中心に、顔から手のひらから足の裏にまで小さい(大きくても1cmくらい)赤い発疹が出ます。手のひらや足の裏の赤みは盛り上がることも。
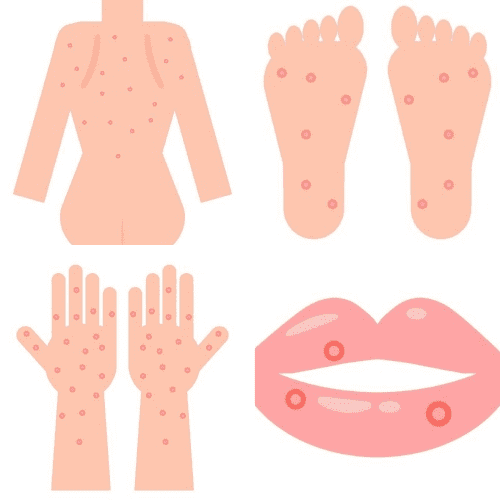
陰部や口の中にも出たり、潰瘍になったり。
これで症状に気が付いて皮膚科を受診して、梅毒の診断を受けることが出来たら治療へ。
治療しなくても1か月程度でまた症状は消えてしまいますが、梅毒トレポネーマがどんどん身体の内側に入り込みます。
<潜伏期>
第2期の症状が消えてから3年くらいは無症状。時折発疹がまた出ることがあります。
しばらくすると梅毒は粘膜からいなくなり、ほかの人に感染させることもなくなります。
<第3期>
感染から3年後程度で再び症状が。
皮膚や筋肉、骨など全身にゴムのような腫瘍(ゴム腫)やしこり(結節性梅毒疹)ができて周りの細胞を壊したり、皮膚に潰瘍が出ます(ペニシリンによる治療が発達した今、ここまで来るひとは稀)。
<第4期>
更に治療を受けずにいると、感染後10年ほどで心臓や血管といった循環器、脳や脊髄といった神経系にまで梅毒が。
血管に出ると大動脈が炎症を起こしたり、大動脈瘤(大動脈が一部こぶ状に膨れ上がる。)が出来たりします。

ここまで来ると、最悪死に至ります。
生まれる前に梅毒に感染、先天性梅毒 その症状とTORCH症候群とは
TORCH症候群という言葉があります。赤ちゃんがお母さんのお腹にいる間、生まれる前にお母さん経由で感染症に罹ってしまい、結果として障害を持って生まれてしまうこと。
- Toxoplasma(トキソプラズマ)
- Other(その他。梅毒やリンゴ病、水痘・帯状疱疹ウイルスやEBウイルスなど)
- Rubella(風疹)
- Cytomegalovirus(サイトメガロウイルス)
- Herpes(単純ヘルペス)
の頭文字を取ってTORCH症候群と呼ばれます。いや、Other(その他)って。肝心の梅毒もその他扱いですか。
なんなら単純ヘルペスウイルスもサイトメガロウイルスもEBウイルスも水痘・帯状疱疹ウイルスもぜんぶ「ヘルペスウイルス」一族の仲間なのですが。と学生時代思っていました。今も思っています。

そんなTORCH症候群の一つ、先天梅毒。こちらも成長の時期に合わせて症状が変化します。
- 生まれたとき
多くの赤ちゃんが無症状で生まれますが、生まれてから数か月で症状が。
発疹が出ると、形は水ぶくれだったりぶつぶつだったりまだら模様だったりさまざま。
全身のリンパ節、肝臓や脾臓がが腫れたり、鼻が詰まったり、骨や軟骨に炎症が起こることも。
怖いものでは熱が出たり、肺炎になったり、神経梅毒も起こります。 - 生後2年以降(晩期先天梅毒)
ハッチンソン三徴候が有名です。ハッチンソン三徴候とは
・実質性角膜炎(目に炎症が起こり、視力が落ちる)
・内耳性難聴(耳が聞こえにくくなる)
・ハッチンソン歯(歯がちゃんと作れない)
の三つの症状が現れることです。

梅毒の検査と診断の特徴。正確な診断につながる検査方法とは?
普通の細菌は培養(意図的に増やす)して菌の種類を調べて診断します。
しかし梅毒は今のところ、培養する方法が見つかっていないので、血液検査で診断することに。
コロナウイルスで話題になったPCR法(遺伝子の一部を増やして判断する)も研究されていますが、コスト面から実用的ではありません。
また、お話ししたように感染初期は検査が陰性になります。陰性でも心当たりがあったら感染しているかも?ということを念頭に置いてください。
100年以上使われてきた検査法、STS法
初めて梅毒の診断方法を見つけたのはドイツのワッセルマン。1906年、梅毒トレポネーマが発見された次の年のことです。
梅毒に感染して壊れた組織から「カルジオリピン」というリン脂質が抗原(これを攻撃して!という印)として出てきます(脂質抗原)。
それに対する抗体(わかった、攻撃するよ!という免疫)が抗カルジオリピン抗体です。この抗体がいるかどうかを検査することで梅毒がいるかどうかを診断。
脂質抗原を使う検査なので、脂質抗原検査(serologic test for syphilis、STS)と呼ばれ、抗原と抗体の反応を使うこの方法をRPR法(rapid plasma reagin test)と言います。
発見者の功績を称えてこの反応は「ワッセルマン反応」と呼ばれ、100年以上経った今でも使われる方法です。
STS法の難点は、偽陽性(梅毒でないのに梅毒とされてしまうこと)。
ウイルスによる感染症や自己免疫疾患(自分の免疫が自分の身体を抗原と思い込み、抗体を作って攻撃する病気)でも抗カルジオリピン抗体が生まれる可能性があります。
結果として梅毒ではないのに「STSでの検査は陽性でした」となってしまうことに。
もう一つの方法、TP抗原検査法
素晴らしい検査ですが、万が一梅毒でないのに陽性になってしまったら困ったことに。
そこでもう一つの検査方法が登場。先ほどの脂質抗原検査に対してTP抗原検査と呼ばれます。こちらは梅毒トレポネーマ(Treponema pallidum、TP)に対する抗体の有無を調べる検査。
いろいろな検査方法がありますが、代表的なものはTPHA法、FTA-ABS法です。
二つの検査を行う意味 診断の精度が上がり、治療効果の判定にも
カルジオリピン抗原検査(STS)とTP抗原検査、この二つの検査が共に陽性であったときに、「今まさに梅毒に感染している」という診断になるため、検査は同時に行われます。
では、STSは陰性なのにTP抗原検査が陽性であった場合はどうなっているのでしょうか。
STSでの検査は梅毒がまさに活動中である証拠。梅毒が壊した細胞から出るカルジオリピンに対する抗体を調べるので、梅毒の治療が進むとどんどん反応が薄れ、やがて陰性になります。
治療がうまくいっているかどうかの判定にも繋がることに。
一方TP抗体は梅毒トレポネーマそのものに対する抗体。梅毒がいなくなっても、「梅毒はこんなヤツだった。しっかり覚えておこう。」と抗体が残ります。
つまり、一度でも梅毒に感染してしまうと、TP抗原検査はずっと陽性のまま残り続けるのです。そう、タトゥーのように。
よってSTS陰性、TP抗体陽性の場合は「もう治っているけれど、かつて梅毒に感染しました。」(既感染)という意味を持ちます。
一緒に検査して!HIVとのダブル感染 どちらも保健所で匿名・無料で受けられます
こうして梅毒が見つかった場合、更にHIV(エイズウイルス)の検査をした方が良いとされています。同じ性感染症のこの2つ、同時に感染してしまうことも多いからです。
梅毒もHIVも性感染症なので検査が恥ずかしい場合も多いと思います。保健所に行けば匿名かつ無料で検査が可能です。

梅毒にかかったらどうする? 治療について知っておきたいこと
偶然から生まれた発見、90年以上経った今でも使われる抗生物質ペニシリン
JIN-仁-を見ていた方はおわかりかと思いまが、梅毒の治療薬は「ペニシリン」です。
それは1928年のこと。スコットランドの細菌学者アレクサンダー・フレミングがふと細菌を培養していたシャーレを見たところ、「黄色ブドウ球菌」という細菌まみれになったシャーレの中にペニシリウム属の青かび(Penicillium spp.)が生えていて、その周りだけ細菌がいなくなっていました。
青かびから細菌に抗う物質(抗生物質)を見つけた彼はノーベル賞を受賞。その抗生物質は青かび「ペニシリウム属」の名前を取って「ペニシリン」と名付けられました。
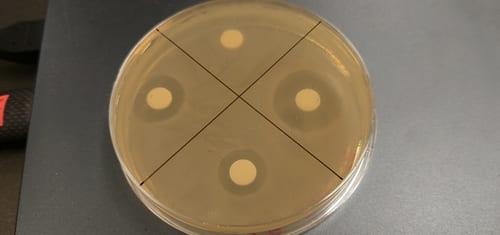
フレミングはほかにも「リゾチーム」という殺菌作用のある動物由来の物質を発見したことでも有名です。
こちらも細菌まみれの皿に偶然フレミングがくしゃみをしてしまったところ、数日後にくしゃみの飛沫がとんだ場所の細菌がいなくなっていることから見つかりました。
現在リゾチームは食べ物を長持ちさせるための食品添加物として活用されています。
扱いが大変なペニシリン、今は注射1回で治るように
こうして生まれたペニシリン、改良されて「ベンジルペニシリン」(ペニシリンG)という注射薬になりました。
今でも使われるペニシリンGですが、注射だと何度も何度も、実に1日6回も注射しないといけません。大変なので、飲める患者さんにはペニシリンを加工した飲み薬を2-4週間飲んでいただくことに。
でも外国ではベンジルペニシリンベンザチンを筋肉注射することが一般的で、注射一回で治すことができたのです。日本の医療は梅毒でも遅れていました。
しかし2022年、コロナで大活躍中だったファイザー社がベンジルペニシリンベンザチン水和物(商品名 ステルイズ)の販売を開始。一回の注射で治療が済むようになりました。
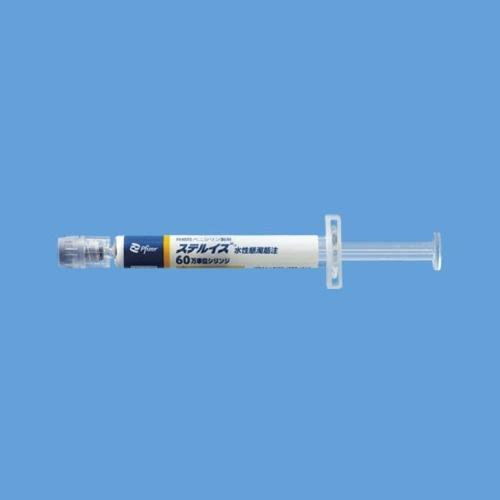
ただし神経梅毒には使えませんので、引き続き長期間の治療が必要となります。
梅毒治療の副作用について正しく理解して、不安を解消しよう!治療中の注意点について
抗菌薬の副作用
梅毒治療の基本はペニシリンです。アレルギーなどでペニシリンが使えないときも、ほかの抗菌薬が使われます。よって抗菌薬の副作用がそのまま梅毒治療の副作用に。
ペニシリン特有の副作用というのはありませんが、ペニシリンに対するアレルギー反応や、ペニシリンの抗菌作用が腸の善玉菌にも効いてしまう結果腸が荒れるといったことが挙げられます。
荒廃した腸には「芽胞」という強い殻に包まれた菌「ディフィシル菌」(Clostridioides difficile、かつてはクロストリジウム・ディフィシルと呼ばれていました)が生き残り、善玉菌に代わって腸を支配する(菌交代現象)と「偽膜性腸炎」という病気に。
ディフィシル菌が張る膜(偽膜)が大腸の壁を覆うことから名付けられました。
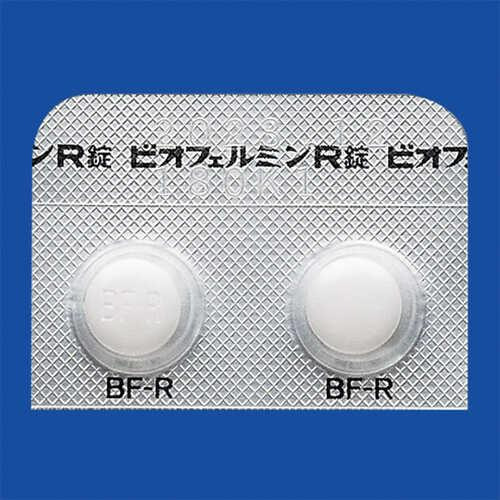
これらの現象を抑えるため抗菌薬に耐性を持つ(抗菌薬が効かない)善玉乳酸菌(商品名 ビオフェルミンR)が誕生することに。
ペニシリンが凄すぎて起こる副作用、壊れた菌から毒素が一気に出てくる
梅毒治療独特の副作用として、ヤーリッシュ・ヘルクスハイマー反応(Jarish-Herxheimer反応)というものがあります。
難しい名前ですが、ヤーリッシュさんとヘルクスハイマーさんが研究したのでそう名付けられました。
梅毒トレポネーマだらけの身体にペニシリンを入れると、梅毒トレポネーマが一気に大量に死にます。大虐殺です。
その結果、梅毒トレポネーマの中にあった毒素が溢れて、身体中にまわってしまうことで起こります。これは、梅毒以外の「スピロヘータ」による感染症(レプトスピラ症、回帰熱など)でも。
それだけスピロヘータがペニシリンに弱いということですね。
症状としては熱が出たり、それに伴うだるさや筋肉痛といった一般的な発熱の症状に加えて、毒素のせいで一時的に病気が悪くなることも。一時的なものですので、次の日には治ります。
梅毒治療の歴史を振り返る! 過去から現在までの治療方法の変遷とは?
始皇帝も飲んだ水銀に活路を求めて
抗生物質が世の中に現れるまで、人間は梅毒に抗う手段がありませんでした。
活路を求めて水銀による治療が盛んに試みられていて、水銀の蒸気を吸ったり、軟膏を塗ったり。でも水銀、人体にとっては強烈な毒です。
秦の始皇帝は不老不死を求めて水銀を飲み、それで死んでしまったと言われています。日本でも工場から流れた水銀のせいで地域の人が重い病気になってしまいました。公害病の一つ、水俣病です。

その結果、梅毒が治るどころか水銀中毒に陥る人が大量に出てしまいました。日本でも杉田玄白やシーボルトが試みましたが治療には至らず、杉田玄白の記録によると「患者の7-8割は梅毒の患者」と。
その後も梅毒の猛威は衰えることなく、抗生物質の登場まで多くの命を奪いました。
人類が初めて作った抗生物質、日本人とドイツ人による特効薬サルバルサン
ぺニシリンが登場する前、1910年。日本の秦佐八郎とドイツのパウル・エールリヒが、染料から「サルバルサン」という薬を作りました。
世界初の化学的に作られた抗生物質にして、梅毒の特効薬。特効薬(magic bullet)は良く使われる言葉ですが、これもエールリヒが作った言葉です。
そして特効薬となる化学物質を用いた治療を「化学療法」(chemotherapy)と呼ぶ、この言葉と概念を作ったのもエールリヒ。
現在は「化学療法」の名前は抗生物質から抗がん剤へと移り行き、業界用語で「ケモ」と呼ばれています。
ヒ素を使っているため副作用が強かったものの、それまで良い梅毒の治療方法がない中では画期的な出来事。
ペニシリンが現れるまでの30年ほどの間、サルバルサンと、改良版「ネオサルバルサン」が使われてきました。
その後も染料から抗生物質を作る研究は進み、1932年には「プロントジル」という抗菌薬、現在でも使われる「サルファ剤」が誕生。

毒を以て毒を制す、マラリアで梅毒トレポネーマを追い出せ
話は戻り大航海時代。南米の原住民だったインディオは、「キナ」という植物の樹皮を熱冷ましとして使っていました。
ヨーロッパ人がアメリカ大陸にやって来るとともに、それまでいなかったマラリアもアメリカ大陸に上陸。梅毒と逆のことが起こったのです。
高熱が出るマラリアに対しインディオはキナの樹皮を使いました。すると、マラリアが治ったのです。それからマラリア治療にキナの樹皮が使われるようになり、時は流れ1817年。
キナの樹皮から「キニーネ」という成分が抽出され、今でも使われるマラリアの特効薬が誕生しました。ONE PIECEで聞いたような話ですね。
なお、キニーネの原料となったキナは世界の侵略的外来種ワースト100に選ばれるほど世界の生態系を荒らしていくのでした。(日本ではまだ人間の管理下)グローバリズムって難しいですね。
さて、キニーネによってマラリアを制した人類。今度はマラリアの熱を利用しようと考えました。梅毒トレポネーマが熱に弱いことを知っていたのです。
梅毒患者にマラリアを感染させ、高熱を出させて梅毒トレポネーマを殺した後にキニーネでマラリアを治療する。
荒業にもほどがありますが、サルバルサンの効かない患者にも使える手段であったため、ペニシリンが現れるまで最終兵器として使われていたのです。
ちなみにキナの皮からもう一つ、キニーネのそっくりさん(立体異性体)も生まれました。
マラリアへの効き目はキニーネほどではありませんでしたが、代わりに不整脈を抑える力があります。抗不整脈、キニジンです。

まとめ
- 梅毒は梅毒トレポネーマという菌が性行為によって感染する病気。
- 最初の症状は皮膚に出る。早めの治療が肝心。
- 放置しても症状は消えるけれど、菌はどんどん内側に侵入している。最後は死ぬことも。
- お母さんの梅毒からお腹の赤ちゃんに感染すると、生まれつきの梅毒に。
- 検査は血液検査。治療しても感染した証拠は残る。
- 治療はペニシリンなど抗菌薬。注射1回で治せる薬も。
- 梅毒に気が付いたら一緒にHIVの検査も受けましょう。

